Диабетическая нефропатия (или диабетическая болезнь почек) относится к хроническим осложнениям сахарного диабета. Риск повреждения почек у больных диабетом в 12-17 раз выше, чем у здоровых людей.
Диабетическая нефропатия это структурные и функциональные нарушения в почках, вызванные непосредственно гипергликемией (повышенный сахар в крови) при протекании диабета. Как и все осложнения сахарного диабета, нефропатия является результатом отсутствия компенсации.
К другим факторам, способствующим развитию осложнения, относятся:
- длительное время заболевания диабетом,
- мужской пол,
- повышенное артериальное давление,
- высокая концентрация липидов в крови (холестерина и триглицеридов),
- курение,
- чрезмерное количество белка в диете.
Избыток белка может повышать клубочковую фильтрацию и ускорить наступление диабетической нефропатии. Больные диабетом не должны применять богатых белком диет (где белок превышает 20% от дневной потребности в калориях), таких как диета Аткинса или Южного пляжа.
На начинающуюся диабетическую нефропатию указывает чрезмерное выделение альбумина с мочой. Это белок с низкой молекулярной массой, который у здоровых людей находится в моче в небольших количествах.
Диабет вызывает изменения в гломерулах почек, которые приводят к повышенной проницаемости мелких кровеносных сосудов клубочков, что вызывает переход альбумина из крови в мочу, где он появляется в больших количествах.
Подробнее о повреждении почек сахарным диабетом почитайте в материалах, которые я собрал в сети.
Диабетическая нефропатия – осложнение сахарного диабета, обусловленное поражением сосудов в почках. На ранних стадиях ее развитие никак нельзя почувствовать. Самым ранним маркёром развивающейся диабетической нефропатии является микроальбуминурия – экскреция альбумина с мочой в небольших количествах, не определяемое обычными методами исследования белка в моче.
При прогрессировании нефропатии содержание белка в моче выявляется обычными методами диагностики (общий анализ мочи, суточная протеинурия). Появление протеинурии свидетельствует о потере функциональной способности (склерозе) 50-70% почечных клубочков, при этом отмечается повышение артериального давления (АД) и снижение скорости клубочковой фильтрации. Поэтому каждому больному сахарным диабетом не реже 1 раза в год необходимо сдавать анализ мочи для выявления микроальбуминурии.
Когда начинает развиваться?
При сахарном диабете 1-го типа первый признак нефропатии – микроальбуминурия обычно появляется через 5-10 лет от дебюта сахарного диабета. У некоторых пациентов микроальбуминурия появляется раньше. У 20-30% людей с сахарным диабетом 2-го типа микроальбуминурия обнаруживается уже при постановке диагноза.
Это связано с тем, что сахарный диабет 2-го типа длительно протекает бессимптомно, и установить истинное время его возникновения достаточно сложно. Кроме того, у многих пациентов с сахарным диабетом 2-го типа имеются другие состояния, которые могут приводить к изменениям в почках (артериальная гипертензия, атеросклероз, сердечная недостаточность, высокий уровень мочевой кислоты и др.).
Какой уровень альбумина в моче считается нормой? Что такое микро- и макроальбуминурия?
Что такое скорость клубочковой фильтрации, как она определяется, какова она в норме?
Важнейшим показателем функции почек является скорость клубочковой фильтрации (СКФ). Под СКФ понимают скорость фильтрации воды и низкомолекулярных компонентов плазмы крови через клубочки почек за единицу времени. Определение СКФ проводится с помощью расчетных формул по уровню креатинина крови (CKD-EPI, Кокрофта- Голта, MDRD и др.).
В некоторых случаях для определения СКФ используется проба Реберга (определение уровня креатинина в крови и в моче, собранной за определённый период времени). Значение СКФ относят к стандартной поверхности тела. В норме СКФ составляет ≥90 мл/мин/1,73м2. Снижение клубочковой фильтрации свидетельствует об уменьшении функции почек.
Что такое хроническая болезнь почек?
Снижение скорости клубочковой фильтрации проявляется симптомами хронической почечной недостаточности, не зависимо от причины заболевания. В настоящее время вместо термина «почечная недостаточность» чаще применяется термин «хроническая болезнь почек».
Хроническая болезнь почек – признаки повреждения почек (например, изменения в анализах мочи) и/или снижение функции почек на протяжении трех или более месяцев.
Выделяют 5 стадий хронической болезни почек в зависимости от уровня СКФ:
Каковы проявления хронической болезни почек?
Начальные стадии хронической болезни почек обычно ничем не проявляются. Раньше других отмечаются жалобы на снижение аппетита, сухость и неприятный вкус во рту, утомляемость. Может наблюдаться увеличение объема выделяемой мочи (полиурия), учащенное ночное мочеиспускание. Изменения в анализах могут выявить анемию, уменьшение удельного веса мочи, повышение уровня креатинина, мочевины крови, изменения жирового обмена.
На поздних стадиях хронической болезни почек (4-я и 5-я) появляется кожный зуд, снижение аппетита, часто тошнота и рвота. Как правило, имеются отеки и тяжелая артериальная гипертензия.
Какое лечение проводится?
Диагностику и лечение диабетической нефропатии проводит врач-эндокринолог или терапевт. Начиная с 3-й стадии хронической болезни почек, необходима консультация нефролога. Пациенты с хронической болезнью почек 4-5 стадии должны постоянно наблюдаться нефрологом.
При обнаружении микроальбуминурии или протеинурии, назначаются препараты, блокирующие образование или действие ангиотензина II. Ангиотензин II обладает мощным сосудосуживающим действием, способствует развитию фиброза и снижению функции почек.
Уменьшать влияние ангиотензина II способны ингибиторы ангиотензин-превращающего фермента и блокаторы рецепторов ангиотензина II. Выбор препарата и дозы является прерогативой врача. Длительный прием препарата данного класса задерживает развитие изменений в почках при диабетической нефропатии.
Важнейшие методы лечения диабетической нефропатии:
- коррекция сахара крови,
- коррекция уровня артериального давления и липидов (жиров) в крови.
Целевые значения уровня глюкозы в крови у больных сахарным диабетом с разными стадиями хронической болезни почек устанавливаются индивидуально лечащим врачом.
Целевой уровень артериального давления для пациентов с сахарным диабетом: <130/80 мм рт. ст.
Целевые значение холестерина крови: <5,2 ммоль/л, а при наличии сердечно-сосудистых заболеваний <4,8 ммоль/л. Целевой уровень триглицеридов: <1,7 ммоль/л.
Что такое заместительная почечная терапия?
При снижении скорости клубочковой фильтрации ниже 15 мл/мин/м2 решается вопрос о начале проведения заместительной почечной терапии. Существуют три вида заместительной почечной терапии:
- гемодиализ,
- перитонеальный диализ,
- трансплантация почки.
Гемодиализ – метод очищения крови на аппарате «Искусственная почка». Для его обеспечения больному проводится небольшое оперативное вмешательство для обеспечения сосудистого доступа: наложение артериовенозной фистулы на предплечье, как правило, за 2-3 месяца до начала ЗПТ. Процедуры гемодиализа проводятся 3 раза в неделю по 4 часа в условиях отделения гемодиализа.
Внимание!
Перитонеальный диализ – процесс очищения крови через брюшину, посредством введения диализирующего раствора в брюшную полость 3-5 раз в день 7 дней в неделю. Для обеспечения обмена диализирующего раствора в брюшную полость вживляется перитонеальный катетер. Процедуры проводятся в домашних условиях.
Трансплантация почки – пересадка донорской почки (родственной или трупной) в подвздошную область. С целью профилактики отторжения трансплантата больные должны принимать препараты, подавляющие иммунитет. В некоторых центрах больным сахарным диабетом 1-го типа с конечной стадией почечной недостаточности проводится одновременная трансплантация почки и поджелудочной железы.
Влияет ли хроническая болезнь почек на потребность в инсулине и сахароснижающих препаратах?
Изменение потребности в инсулине у больных сахарным диабетом, как правило, возникает при снижении скорости клубочковой фильтрации <30 мл/мин/1,73 м2. Потребность в инсулине, как правило, снижается из-за удлинения периода выведения инсулина из крови. Скорость снижения потребности в инсулине может измеряться несколькими единицами в день. Это диктует необходимость коррекции доз инсулина во избежание развития .
У больных с сахарным диабетом 2-го типа при снижении скорости клубочковой фильтрации <60 мл/мин/1,73 м2 может возникнуть потребность в замене сахароснижающего препарата. Это связано с тем, что многие лекарственные препараты выводятся через почки и могут накапливаться при почечной недостаточности.
Каковы целевые значения гликемии у больных?
У большинства людей с выраженными проявлениями диабетической нефропатии нарушено распознавание , а также снижена секреция контринсулярных гормонов в ответ на гипогликемию. С учетом этого, не всем людям с сахарным диабетом и поражением почек следует добиваться нормогликемии. Целевые значения сахара крови для пациентов с почечной недостаточностью устанавливаются индивидуально.
Как предупредить развитие болезни?
Важнейшими методами профилактики развития поражения почек при сахарном диабете являются:
- Достижение оптимального контроля сахара крови
- Поддержание артериального давления на целевом уровне: <130/80 мм рт. ст.
- Коррекция дислипидемии (уровня холестерина и триглицеридов в крови).
Источник: http://niikelsoramn.ru/dlja-pacientov/diabet-nefropatija/
Диабетическая нефропатия – откуда берется?
Нефропатия – заболевание, при котором нарушается функционирование почек. Диабетическая нефропатия – это поражения почек, развивающиеся вследствие сахарного диабета. Поражения почек заключаются в склерозировании почечных тканей, что приводит к утрате почками работоспособности.
Является одним из самых частых и опасных осложнений сахарного диабета. Встречается при инсулинозависимом (в 40% случаев)и инсулинонезависимом (20-25% случаев) типах сахарного диабета.
Особенностью диабетической нефропатии является ее постепенное и практически бессимптомное развитие. Первые фазы развития заболевания не вызывают никаких неприятных ощущений, поэтому чаще всего к врачу обращаются уже на последних стадиях диабетической нефропатии, когда практически невозможно вылечить произошедшие изменения. Именно поэтому, важной задачей является своевременное обследование и выявление первых признаков диабетической нефропатии.
Причины развития
Основной причиной развития диабетической нефропатии является декомпенсация сахарного диабета – . Следствием гипергликемии является повышенное артериальное давление, которое также отрицательно сказывается на работе почек.
При высоком сахаре и повышенном давлении почки не могут нормально функционировать, и вещества, которые должны почками удаляться, в итоге накапливаются в организме и вызывают его отравление. Повышает риск развития диабетической нефропатии и наследственный фактор – если у родителей были , то риск возрастает.
Стадии
Различают пять основных стадий развития диабетической нефропатии:
- Развивается в начале заболевания сахарным диабетом. Характеризуется увеличением скорости клубочковой фильтрации (СКФ) более 140 мл/мин, увеличением почечного кровотока (ПК) и нормоальбуминурией.
- Развивается при небольшом стаже диабета (не более пяти лет). На этой стадии наблюдаются начальные изменения почечной ткани. Характеризуется нормоальбуминурией, увеличением скорости клубочковой фильтрации, утолщением базальных мембран и мезангиума клубочков.
- Развивается при стаже диабета от пяти до 15 лет. Характеризуется периодическим повышением артериального давления, повышенной или нормальной скоростью клубочковой фильтрации и микроальбуминурией.
- Стадия выраженной нефропатии. Характеризуется нормальной или сниженной скоростью клубочковой фильтрации, артериальной гипертензией и протеинурией.
- Развивается при большом стаже диабета (более 20-ти лет). Характеризуется сниженной скоростью клубочковой фильтрации, артериальной гипертензией. В это стадии человек испытывает симптомы интоксикации.
Очень важно выявить развивающуюся диабетическую нефропатию на первых трех стадиях, когда еще возможно лечение изменений. В дальнейшем нельзя будет полностью излечить изменения почек, можно будет только поддерживать от дальнейшего ухудшения.
Диагностика
Большое значение имеет своевременная диагностика диабетической нефропатии. Важно выявить начальные изменения на ранних стадиях. Основным критерием определения степени изменений на ранних стадиях является количество выделяемого с мочой альбумина – альбуминурия.
- В норме у человека выделяется менее 30 мг альбумина в сутки, такое состояние называется нормоальбуминурия.
- При увеличении выделении альбумина до 300 мг в сутки, выделяют микроальбуминурию.
- При выделении альбумина свыше 300 мг в сутки, наступает макроальбуминурия.
Постоянная микроальбуминурия свидетельствует о развитии диабетической нефропатии в ближайшие несколько лет.
Необходимо регулярно сдавать анализ мочи на определение белка, чтобы отслеживать изменения. При частом наличии альбумина в разовой порции мочи надо сдать суточный анализ мочи. Если в нем обнаружат белок в концентрации от 30-ти мг и такие же результаты будут выявлены в повторных анализах суточной мочи (через два и три месяца), то ставят начальную стадию диабетической нефропатии. В домашних условиях можно тоже следить за количеством выделяемого белка при помощи специальных визуальных тест-полосок.
На поздних стадиях развития диабетической нефропатии основным критерием являются протеинурия (более 3-х г/сутки), снижение скорости клубочковой фильтрации, увеличение артериальной гипертензии. С момента развития обильной протеинурии пройдет не более 7-8 лет до развития терминальной стадии диабетической нефропатии.
Лечение
На ранних обратимых стадиях заболевания возможно обойтись без серьезных препаратов. Большое значение имеет компенсация сахарного диабета. Нельзя допускать резких скачков сахара и длительной гипергликемии. Необходимо нормализовать давление. Предпринять меры по улучшению микроциркуляции и профилактики атеросклероза (снизить содержание холестерина в крови, бросить курить).
На поздних стадиях необходим прием медикаментов, соблюдение особой низкобелковой диеты, и, конечно, нормализация сахара и артериального давления. На поздних стадиях почечной недостаточности снижается потребность в инсулине. Надо быть очень внимательным во избежание гипогликемии.
Больных инсулинонезависимым инсулинов при развитии почечной недостаточности переводят на инсулинотерапию. Это обусловлено тем, что все пероральные сахаропонижающие препараты метаболизируются в почках (за исключением Глюренорма, его использование возможно при почечной недостаточности). При повышенном креатитнине (от 500 мкмоль/л и выше) стоит вопрос о гемодиализе или трансплантации почки.
Профилактика
Для предотвращения развития диабетической нефропатии необходимо соблюдение некоторых правил:
- нормализация глюкозы в крови. Важно постоянно поддерживать уровень сахара в пределах нормы. В тех случаях при инсулинонезависимом диабете, когда диета не дает нужных результатов, необходим перевод на инсулинотерапию.
- нормализация артериального давления при помощи гипотензивной терапии при поднятии давления выше 140/90 мм рт.ст.
- соблюдение низкобелковой диеты при наличии протеинурии (снижение потребления белка животного происхождения).
- соблюдение низкоуглеводной диеты. Необходимо держать уровень триглицеридов (1,7 ммоль/л) и холестерина (не более 5,2 ммоль/л) в пределах нормы. При неэффективности диеты необходим прием лекарственных препаратов, действие которых направлено на нормализацию липидного состава крови.
Источник: https://diabet-life.ru/diabeticheskaya-nefropatiya/
Диабетическая нефропатия – серьезное осложнение диабета
Диабетическая нефропатия – двустороннее поражение почек, приводящее к снижению функциональной способности, и возникающее по причине влияния различных патологических эффектов, формирующихся при сахарном диабете. Это – одно из самых грозных осложнений сахарного диабета, который во многом определяет прогноз основного заболевания.
Следует сказать, что диабетическая нефропатия при сахарном диабете I типа развивается чаще, нежели при СД II типа. Однако, сахарный диабет II типа – более распространен. Характерной особенностью является медленное развитие патологии почки, и при этом большую роль играет продолжительность основного заболевания (сахарный диабет).
Причины
Прежде необходимо сказать, что развитие ДН не имеет прямой корреляции с уровнем глюкозы крови, а в некоторых случаях сахарного диабета – вовсе не развивается. На сегодняшний день нет однозначного мнения по поводу механизма развития ДН, однако основными теориями являются:
- Метаболическая теория. Длительно существующая гипергликемия (высокий уровень глюкозы крови) приводит к различного рода биохимическим нарушениям (повышенное образование гликированных белков, прямое токсичное действие высокого уровня глюкозы, биохимические нарушения в капиллярах, полиоловый путь обмена глюкозы, гиперлипидемия), которые оказывают повреждающее воздействие на почечную ткань.
- Гемодинамическая теория. Диабетическая нефропатия развивается вследствие нарушения внутрипочечного кровотока (внутриклубочковая гипертензия). При этом, первоначально развивается гиперфильтрация (ускоренное образование первичной мочи в почечных клубочках, с выходом белков), но затем происходит разрастание соединительной ткани со снижением фильтрационной способности.
- Генетическая теория. Данная теория основывается на первичном наличии генетически обусловленных предрасполагающих факторов, которые активно проявляются под действием обменных и гемодинамических нарушений, свойственных сахарному диабету.
По всей видимости при развитии ДН имеют место все три механизма, более того они связаны между собой по типу формирования порочных кругов.
Симптомы
Патология является медленно прогрессирующей, а симптомы зависят от стадии заболевания. Выделяют следующие стадии:
- Асимптоматическая стадия – клинические проявления отсутствуют, однако о начале нарушения деятельности почечной ткани свидетельствует увеличение скорости клубочковой фильтрации. Может отмечаться усиление почечного кровотока и гипертрофия почек. Уровень микроальбумина в моче не превышает 30 мг/сут.
- Стадия начальных структурных изменений – появляются первые изменения в строении почечных клубочков (утолщение стенки капилляров, расширение мезангиума). Уровень микроальбумина не превышает нормы (30 мг/сут) и все еще сохраняется повышенный кровоток в почке и, соответственно, повышенная клубочковая фильтрация.
- Пренефротическая стадия – уровень микроальбумина превышает норму (30-300 мг/сут), однако не достигает уровня протеинурии (либо эпизоды протеинурии незначительны и непродолжительны), кровоток и клубочковая фильтрация обычно в норме, но могут быть повышены. Уже могут отмечаться эпизоды повышения артериального давления.
- Нефротическая стадия – протеинурия (белок в моче) приобретает постоянный характер. Периодически может отмечаться гематурия (кровь в моче) и цилиндрурия. Снижается почечный кровоток и скорость клубочковой фильтрации. Артериальная гипертензия (повышение артериального давления) приобретает стойкий характер. Присоединяются отеки, появляется анемия, повышается ряд показателей крови: СОЭ, холестерин, альфа-2 и бета-глобулины, беталипопротеиды. Уровни креатинина и мочевины незначительно повышены либо находятся в пределах нормы.
- Нефросклеротическая стадия (уремическая) – фильтрационная и концентрационная функции почек резко снижены, что приводит к выраженному увеличению уровня мочевины и креатинина в крови. Количество белка крови значительно снижено – формируются выраженные отеки. В моче выявляются протеинурия (белок в моче), гематурия (кровь в моче), цилиндрурия. Анемия приобретает выраженный характер. Артериальная гипертензия имеет стойкий характер, а давление достигает высоких цифр. На данной стадии, несмотря на высокие цифры глюкозы крови, сахар в моче не обнаруживается. Удивительно то, что при нефросклеротической стадии диабетической нефропатии уменьшается скорость деградации эндогенного инсулина, а также прекращается выведение инсулина с мочой. В результате потребность в экзогенном инсулине снижается. Уровень глюкозы крови может снижаться. Данная стадия завершается хронической почечной недостаточностью.
Диагностика
В идеале, диабетическая нефропатия должна выявляться на ранних стадиях. Ранняя диагностика основывается на наблюдении за уровнем микроальбумина в моче. В норме содержание микроальбумина в моче не должно превышать 30 мг/сут. Превышение данного порога говорит о начальной стадии патологического процесса. Если микроальбуминурия приобретает постоянный характер – это свидетельствует об относительно скором развитии выраженной ДН.
Еще одним ранним маркером диабетической нефропатии является определение почечной фильтрации. С этой целью используют пробу Реберга, которая основана на определении креатинина в суточной моче.
На поздних стадиях диагностика не представляет сложностей и основывается на выявлении следующих изменений:
- Протеинурия (белок в моче).
- Снижение скорости клубочковой фильтрации.
- Нарастание уровней креатинина и мочевины в крови (азотемия).
- Артериальная гипертензия.
Возможно развитие нефротического синдрома, сопровождающегося выраженной протеинурией (белок в моче), гипопротеинемией (снижение белка крови), отеками. При диагностических мероприятиях на предмет диабетической нефропатии очень важно проводить дифференциальную диагностику с другими заболеваниями, которые могут приводить к подобным изменениям в анализах:
- Хронический пиелонефрит. Отличительными особенностями являются наличие характерной клинической картины, лейкоцитурии, бактериурии, характерной картины при ультразвуковом исследовании и экскреторной урографии.
- Туберкулез почек. Отличительные особенности: отсутствие роста флоры при наличии лекоцитурии, обнаружение микобактерий туберкулеза в моче, характерная картина при экскреторной урографии.
- Острый и хронический гломерулонефрит.
В некоторых случаях, с целью уточнения диагноза проводится биопсия почки. Вот некоторые показания к проведению диагностической биопсии почек:
- Развитие протеинурии ранее чем через 5 лет после развития сахарного диабета I типа.
- Быстрое нарастание протеинурии или внезапное развитие нефротического синдрома.
- Стойкая микро- или макрогематурия.
- Отсутствие поражения других органов и систем, характерных для сахарного диабета.
Профилактика диабетической нефропатии должна начинаться как можно раньше, а именно с первого дня установления диагноза сахарный диабет. В основе профилактики лежит контроль за уровнем глюкозы крови, метаболическими нарушениями. Важным показателем является уровень гликированного гемоглобина, который свидетельствует о качестве коррекции уровня глюкозы.
В качестве профилактики должны назначаться ингибиторы АПФ (снижают артериальное давление, а также устраняют внутриклубочковую фильтрацию) даже при нормальных цифрах артериального давления.
Лечение
Переход от профилактики к лечению должен происходить при формировании пренефротической стадии (III ст.):
- Диета (ограничение потребления животных белков).
- Ингибиторы АПФ.
- Коррекция дислипидемии.
Лечение диабетической нефропатии в IV стадии (нефротическая):
- Низкобелковая диета.
- Бессолевая диета.
- Ингибиторы АПФ.
- Коррекция гиперлипидемии (диета с низким содержанием жиров, лекарственные средства нормализующие липидный спектр крови: симвастин, никотиновая кислота, пробукол, липоевая кислота, финофибрат…)
В связи с тем, что при развитии IV стадии ДН может развиваться гипогликемия (снижение уровня глюкозы крови), следует более тщательно подходить к контролю глюкозы крови, а зачастую приходится отказаться от максимальной компенсации глюкозы крови (в связи с вероятность развития гипогликемии).
На пятой стадии к вышеперечисленным лечебным мероприятиям присоединяются:
- Нормализация уровня гемоглобина (эритропоэтин).
- Профилактика остеопороза (витамин D3).
- Решение вопроса о гемодиализе, перитонеальном диализе и трансплантации почки.
Источник: http://www.urolog-site.ru/slovar/d/diabeticheskaja.html
Диабетическая нефропатия – как лечить?
Согласно данным ВОЗ, одной из самых распространенных болезней нашего времени является сахарный диабет. Сегодня это заболевание набирает новые обороты, и победа над ним пока не на стороне медицинской науки. Сахарный диабет – заболевание, о котором, пожалуй, слышал каждый человек.
И очень часто жизнь людей, страдающих этой болезнью, осложнена не только необходимостью постоянно контролировать в крови уровень глюкозы, но и серьезными поражениями разных органов и систем, почки при этом – не исключение.
Одним из тяжелейших осложнений диабета является диабетическая нефропатия. Естественно, диабет – отнюдь не единственная причина развития в почках патологического процесса. Но среди людей, стоящих в очереди на пересадку почки, большинство составляют именно диабетики.
Диабетическая нефропатия – очень опасное состояние, приводящее к терминальной стадии почечной недостаточности. Поэтому людям, страдающим диабетом, так важно регулярное наблюдение не только у эндокринолога, но и у нефролога.
Причины нефропатии
Диабетическая нефропатия – специфичное поражение канальцевого и клубочкового аппарата почек (фильтрующих элементов) и питающих их сосудов. Это, пожалуй, самое опасное диабетическое осложнение, которое чаще встречается при и имеет несколько стадий развития.
Нефропатия развивается не у каждого больного сахарным диабетом, и, учитывая данный факт, специалисты выдвигают такие теории о механизмах развития этого осложнения:
- генетическая предрасположенность,
- нарушение гемодинамики в почках,
- метаболические нарушения.
Как показывает практика, в большинстве случаев развития диабетической нефропатии наблюдается совокупность всех трех причин. Основными провоцирующими развитие нефропатии факторами являются:
- устойчивое повышение в крови сахара,
- повышенный уровень триглицеридов и холестерина в крови,
- артериальная гипертензия,
- анемия,
- курение.
Оказывать разрушающее действие на почки диабет может многие годы, при этом не вызывая никаких негативных ощущений. Очень важно обнаружить развитие диабетической нефропатии как можно раньше, еще на бессимптомной стадии, ведь если клинические признаки болезни начинают себя проявлять, это уже говорит о наличии почечной недостаточности, лечить которую значительно сложнее.
Симптомы
Основная опасность нефропатии в том, что многие годы заболевание имеет бессимптомное протекание и ничем не проявляет себя. Симптомы болезни возникают уже на стадии развития почечной недостаточности. Выраженность клинической картины, лабораторные показатели и жалобы пациента полностью зависят от стадии болезни:
- Бессимптомная стадия – никаких физических изменений человек не ощущает, но в моче видны первые изменения – увеличивается скорость клубочковой фильтрации, развивается микроальбуминурия (повышается уровень альбуминов).
- Стадия начальных изменений – физических жалоб нет, в почках начинают происходить серьезные перемены – утолщаются стенки сосудов, питающих клубочковый аппарат, развивается протеинурия, растет уровень альбуминов.
- Начинающаяся нефропатия, или преднефротическая стадия – периодически повышается артериальное давление, в несколько раз увеличивается скорость клубочковой фильтрации, отмечается высокий уровень альбуминов.
- Выраженная диабетическая нефропатия или нефротическая стадия – появляются симптомы нефротического синдрома: регулярное повышение АД, отеки, в анализах – протеинурия (белок в моче), микрогематурия, анемия, повышение СОЭ, мочевина и креатинин выше нормы.
- Уремическая стадия или терминальная почечная недостаточность – устойчивое повышение АД, стойкие отеки, головные боли, общая слабость, . В анализах – существенное понижение скорости клубочковой фильтрации, резко повышен уровень мочевины и креатинина, в моче – высокие показатели белка. При этом в анализах мочи отсутствует сахар, поскольку почки перестают выводить инсулин.
Конечная стадия диабетической нефропатии имеет угрожающий жизни характер, и единственным методом терапии на данном этапе становится гемодиализ и пересадка почки.
Диагностика
При диагностике диабетической нефропатии специалист должен точно определить, вызвано ли поражение почек сахарным диабетом или иными причинами, поэтому обязательно проводят дифференциальный диагноз с хроническим пиелонефритом, туберкулезом почек и гломерулонефритом.
Для диагностирования диабетической нефропатии в Клинике Современной Медицины используются все необходимые лабораторно-инструментальные методики исследования:
- анализы крови, мочи;
- УЗИ, МРТ почек;
- обзорная, экскреторная урография;
- биопсия почки.
Простые тесты не позволяют точно диагностировать доклиническую стадию болезни, в нашей Клинике пациентам с диабетом проводятся специальные анализы на определение альбумина и скорости клубочковой фильтрации. Повышение скорости клубочковой фильтрации и увеличение уровня альбуминов свидетельствуют о повышении давления в почечных сосудах, что является признаком диабетической нефропатии.
Источник: http://www.ksmed.ru/uslugi/nefrologiya/zabolevaniya/diabeticheskaya-nefropatiya/
Диабетическая нефропатия – сдерживаем болезнь
При диабетической нефропатии имеет место поражение почек. Одно из частых отдаленных осложнений сахарного диабета, как 1, так и . Согласно статистике, диабетическая нефропатия встречается у 40% пациентов с диабетом, но при адекватном лечении и контроле уровня глюкозы крови и АД ее развитие можно предупредить.
Как известно, при сахарном диабете в результате длительной неконтролируемой гипергликемии поражаются мелкие артерии, в том числе артерии, которые кровоснабжают почку.
Что такое диабетическая нефропатия
Нефропатия - термин, обозначающий нарушение функции почек. На последней стадии этого осложнения возникает почечная недостаточность - состояние, при котором почки практически перестают выполнять свою фильтрационную функцию. Если у пациента сахарный диабет плохо поддается терапии либо отсутствует должный контроль уровня сахара крови, то постепенно развивается поражение мелких сосудов - микроангиопатия.
Внимание!
Диабетическая нефропатия возникает у пациентов с 1 и 2 типом диабета. Это заболевание имеет несколько стадий развития. На последней, пятой стадии, возникает нарушение функции почек (ХПН), и пациенту может потребоваться такая процедура, как гемодиализ. На ранних стадиях диабетической нефропатии может не быть никаких симптомов.
Проявления
Симптоматика диабетической нефропатии обычно становится заметной на поздних стадиях. При нефропатии возникает проникновение белка через почки в мочу. В норме это встречается только при высокой температуре, тяжелых физнагрузках, беременности или инфекции.
Не у каждого пациента с диабетом возникает нефропатия. Почки выполняют фильтрационную функцию. В случае нефропатии эта их функция страдает. Поэтому в моче обнаруживается белок, кроме того, у таких пациентов отмечается высокое АД и повышенный уровень холестерина в крови.
В случае, когда нефропатия достигает поздней стадии, у пациента могут отмечаться:
При выраженной диабетической нефропатии уровень сахара в крови может снижаться, так как почки не могут фильтровать инсулин и другие сахаропонижающие препараты.
Вот почему для того, чтобы предупредить поздние формы диабетической нефропатии и замедлить этот процесс, следует регулярно раз в год проводить обследование функции почек с помощью биохимических анализов.
Причина
По статистике развитию диабетической нефропатии при сахарном диабете чаще всего сопутствует высокий уровень сахара крови в течение многих лет. Диабетическая нефропатия непосредственно связана с высоким уровнем АД, поэтому у диабетиков с артериальной гипертензией это осложнение развивается намного быстрее.
Как предупредить развитие
Ключевой момент в профилактике диабетической нефропатии - это адекватный контроль уровня сахара крови, а также артериального давления. Пациенты с диабетом должны ежегодно проходить обследование, в том числе биохимические анализы крови и мочи, определение уровня гликированного гемоглобина, а также УЗИ почек.
Результаты исследований показывают, что снижение уровня гликированного гемоглобина, а также уровня холестерина и триглицеридов крови, и контроль уровня артериального давления могут значительно снизить риск развития диабетической нефропатии.
Лечение
Выбор лечения диабетической нефропатии зависит от разных факторов:
- Возраст, общее состояние и перенесенные заболевания
- Длительность заболевания
- Переносимость медикаментов и медицинских процедур
- Чем раньше стадия диабетической нефропатии, тем легче и эффективнее лечение. На более поздних стадиях лечение может быть не таким эффективным.
Основные моменты в лечении диабетической нефропатии:
Медикаментозная терапия включает препараты для снижения уровня сахара крови, антигипертензивные средства для снижения высокого артериального давления, а также статины - препараты, снижающие уровень холестерина крови.
На поздней стадии диабетической нефропатии - почечной недостаточности - пациентам назначается такая процедура, как гемодиализ. Суть ее заключается в том, что пациент вынужден регулярно обращаться в специализированный диализный центр, где пациент через специальный шунт подключается к аппарату для гемодиализа (искусственная почка), который в течение нескольких часов очищает плазму крови от продуктов обмена. Из других методов лечения нефропатии на поздней стадии при ХПН сегодня применяется пересадка почки.
Нефропатия
– заболевание, при котором нарушается функционирование почек.
Диабетическая нефропатия
– это поражения почек, развивающиеся вследствие сахарного диабета. Поражения почек заключаются в склерозировании почечных тканей, что приводит к утрате почками работоспособности.
Является одним из самых частых и опасных осложнений сахарного диабета. Встречается при инсулинозависимом (в 40% случаев)и инсулинонезависимом (20-25% случаев) типах сахарного диабета.
Особенностью диабетической нефропатии является ее постепенное и практически бессимптомное развитие. Первые фазы развития заболевания не вызывают никаких неприятных ощущений, поэтому чаще всего к врачу обращаются уже на последних стадиях диабетической нефропатии, когда практически невозможно вылечить произошедшие изменения.
Именно поэтому, важной задачей является своевременное обследование и выявление первых признаков диабетической нефропатии.
Причины развития диабетической нефропатии
Основной причиной развития диабетической нефропатии является декомпенсация сахарного диабета – длительная гипергликемия.
Следствием гипергликемии является повышенное артериальное давление, которое также отрицательно сказывается на работе почек.
При высоком сахаре и повышенном давлении почки не могут нормально функционировать, и вещества, которые должны почками удаляться, в итоге накапливаются в организме и вызывают его отравление.
Повышает риск развития диабетической нефропатии и наследственный фактор – если у родителей были нарушения работы почек, то риск возрастает.
Стадии диабетической нефропатии
Различают пять основных стадий развития диабетической нефропатии.
1-я стадия – развивается в начале заболевания сахарным диабетом.
Характеризуется увеличением скорости клубочковой фильтрации (СКФ) более 140 мл/мин, увеличением почечного кровотока (ПК) и нормоальбуминурией.
2-я стадия – развивается при небольшом стаже диабета (не более пяти лет). На этой стадии наблюдаются начальные изменения почечной ткани.
Характеризуется нормоальбуминурией, увеличением скорости клубочковой фильтрации, утолщением базальных мембран и мезангиума клубочков.
3-я стадия – развивается при стаже диабета от пяти до 15 лет.
Характеризуется периодическим повышением артериального давления, повышенной или нормальной скоростью клубочковой фильтрации и микроальбуминурией.
4-я стадия – стадия выраженной нефропатии.
Характеризуется нормальной или сниженной скоростью клубочковой фильтрации, артериальной гипертензией и протеинурией.
5-я стадия – уремия. Развивается при большом стаже диабета (более 20-ти лет).
Характеризуется сниженной скоростью клубочковой фильтрации, артериальной гипертензией. В это стадии человек испытывает симптомы интоксикации.
Очень важно выявить развивающуюся диабетическую нефропатию на первых трех стадиях, когда еще возможно лечение изменений. В дальнейшем нельзя будет полностью излечить изменения почек, можно будет только поддерживать от дальнейшего ухудшения.
Диагностика диабетической нефропатии
Большое значение имеет своевременная диагностика диабетической нефропатии. Важно выявить начальные изменения на ранних стадиях.
Основным критерием определения степени изменений на ранних стадиях
является количество выделяемого с мочой альбумина – альбуминурия.
В норме у человека выделяется менее 30 мг альбумина в сутки, такое состояние называется нормоальбуминурия.
При увеличении выделении альбумина до 300 мг в сутки, выделяют микроальбуминурию.
При выделении альбумина свыше 300 мг в сутки, наступает макроальбуминурия.
Постоянная микроальбуминурия свидетельствует о развитии диабетической нефропатии в ближайшие несколько лет.
Необходимо регулярно сдавать анализ мочи на определение белка, чтобы отслеживать изменения.
При частом наличии альбумина в разовой порции мочи надо сдать суточный анализ мочи. Если в нем обнаружат белок в концентрации от 30-ти мг и такие же результаты будут выявлены в повторных анализах суточной мочи (через два и три месяца), то ставят начальную стадию диабетической нефропатии.
В домашних условиях можно тоже следить за количеством выделяемого белка при помощи специальных визуальных тест-полосок.
На поздних стадиях
развития диабетической нефропатии основным критерием являются протеинурия (более 3-х г/сутки), снижение скорости клубочковой фильтрации, увеличение артериальной гипертензии.
С момента развития обильной протеинурии пройдет не более 7-8 лет до развития терминальной стадии диабетической нефропатии.
Лечение диабетической нефропатии
На ранних обратимых стадиях заболевания возможно обойтись без серьезных препаратов.
Большое значение имеет компенсация сахарного диабета. Нельзя допускать резких скачков сахара и длительной гипергликемии.
Необходимо нормализовать давление.
Предпринять меры по улучшению микроциркуляции и профилактики атеросклероза ( , бросить курить).
На поздних стадиях необходим прием медикаментов, соблюдение особой низкобелковой диеты, и, конечно, нормализация сахара и артериального давления.
На поздних стадиях почечной недостаточности снижается потребность в инсулине. Надо быть очень внимательным во избежание гипогликемии.
Больных инсулинонезависимым инсулинов при развитии почечной недостаточности переводят на инсулинотерапию. Это обусловлено тем, что все пероральные сахаропонижающие препараты метаболизируются в почках (за исключением Глюренорма, его использование возможно при почечной недостаточности).
При повышенном креатитнине (от 500 мкмоль/л и выше) стоит вопрос о гемодиализе или трансплантации почки.
Профилактика диабетической нефропатии
Для предотвращения развития диабетической нефропатии необходимо соблюдение некоторых правил:
- нормализация глюкозы в крови. Важно постоянно поддерживать уровень сахара в пределах нормы. В тех случаях при инсулинонезависимом диабете, когда диета не дает нужных результатов, необходим перевод на инсулинотерапию.
- нормализация артериального давления при помощи гипотензивной терапии при поднятии давления выше 140/90 мм рт.ст.
- соблюдение низкобелковой диеты при наличии протеинурии (снижение потребления белка животного происхождения).
- соблюдение низкоуглеводной диеты. Необходимо держать уровень триглицеридов (1,7 ммоль/л) и холестерина (не более 5,2 ммоль/л) в пределах нормы. При неэффективности диеты необходим прием лекарственных препаратов, действие которых направлено на нормализацию липидного состава крови.
Диабетическая нефропатия возникает в результате негативного влияния сахарного диабета на функционирование почек. Определение подразумевает общую классификацию почечной недостаточности и является одним из самых неблагоприятных осложнений диабета, что и определяет дальнейший прогноз для пациента.
Характер возникновения
Точных фактов о причинах возникновения диабетической нефропатии на данном этапе развития медицины нет. Несмотря на то, что проблемы с почками напрямую не связаны с уровнем глюкозы в крови, пациентов – диабетиков, стоящих на очереди для трансплантации почки, подавляющее большинство. В некоторых случаях при диабете такие состояния не развиваются, поэтому существует несколько теорий возникновения диабетической нефропатии.
Научные теории развития болезни:
- Генетическая теория. У людей, имеющих определенную генетическую предрасположенность под воздействием гемодинамических и обменных нарушений, характерных для сахарного диабета, развиваются патологии почек.
- Метаболическая теория. Постоянное или длительное превышение нормального уровня сахара в крови (гипергликемия), провоцирует биохимические нарушения в капиллярах. Это приводит к необратимым процессам в организме, в частности, повреждая почечную ткань.
- Гемодинамическая теория. При сахарном диабете нарушается кровоток в почках, что приводит к формированию внутриклубочковой гипертензии. На ранних стадиях формируется гиперфильтрация (повышенное образование мочи), но это состояние быстро сменяется дисфункцией вследствие того, что проходы закупориваются соединительной тканью.
Очень сложно определить достоверную причину заболевания, ведь обычно все механизмы воздействуют комплексно.
 Развитию патологии в большей мере способствует длительная гипергликемия, неконтролируемый прием медикаментозных средств, курение и другие вредные привычки, а также погрешности в питании, избыточный вес и воспалительные процессы в близлежащих органах (например, инфекции мочеполовой системы).
Развитию патологии в большей мере способствует длительная гипергликемия, неконтролируемый прием медикаментозных средств, курение и другие вредные привычки, а также погрешности в питании, избыточный вес и воспалительные процессы в близлежащих органах (например, инфекции мочеполовой системы).
Известно также, что мужчины в большей мере склонны к формированию такого рода патологии, чем женщины. Это можно объяснить анатомическим строением мочеполовой системы, а также менее добросовестному исполнению рекомендация враче при лечении недуга.
Стадии диабетической нефропатии
Заболевание характеризуется медленнотекущим развитием. В редких случаях патология прогрессирует за несколько месяцев после постановки диагноза «сахарный диабет» и обычно этому способствуют дополнительные осложнения болезни. Чаще всего на это уходят годы, в течение которых симптоматика нарастает очень медленно, обычно пациенты даже не сразу могут заметить появившийся дискомфорт. Чтобы точно знать, как развивается это заболевание, обязательно стоит проходить периодические исследования крови и мочи.
Различают несколько этапов развития болезни:
- Асимптоматическая стадия, при которой полностью отсутствуют патологические признаки болезни. Единственным определением является увеличение почечной фильтрации. На этом этапе уровень микроальбуминурии не превышает 30 мг/сут.
- Начальная стадия патологии. В этот период микроальбуминурий остается на прежнем показателе (не более 30 мг/сут), но появляются необратимые изменения в строении органов. В частности, утолщаются стенки капилляров, а также расширяются соединительные протоки почек, отвечающие за кровоснабжение органа.
- Стадия микроальбуминурии или пренефротическая развивается примерно в течение пяти лет. В это время пациента не беспокоят никакие признаки, разве что небольшое повышение артериального давления после физической нагрузки. Единственным способом определения заболевания будет анализ мочи, который может показать увеличение альбуминурии в пределах от 20 до 200 мг/мл в порции утреней мочи.
- Нефротическая стадия также развивается медленно. Протеинурий (белок в моче) наблюдается постоянно, периодически появляются и фрагменты крови. Гипертензия также становится регулярной, наблюдаются отеки и анемия. Показатели мочи в этот период фиксируют увеличение СОЭ, холестерина, альфа-2 и бета-глобулинов, бета липопротеидов. Периодически у пациента повышаются показатели мочевины и креатинина.
- Терминальная стадия характеризуется развитием хронической почечной недостаточности. Фильтрационная и концентрационная функция почек заметно снижается, что вызывает патологические изменения органа. В моче выявляется белок, кровь и даже цилиндры, которые явно свидетельствуют о дисфункции выделительной системы.
Обычно прогрессирование болезни до терминальной стадии занимает от пяти до двадцати лет. Если своевременно принять меры для поддержания почек, критических ситуаций можно избежать. Диагностику и лечение болезни очень затрудняет бессимптомное начало, ведь на ранних стадиях диабетическую нефропатию определяют по большей части случайно. Именно поэтому, при диагнозе «диабет», необходимо контролировать показатели мочи и регулярно сдавать необходимые анализы.
Факторы риска при диабетической нефропатии
Несмотря на то, что основные причины проявления болезни необходимо искать в работе внутренних систем, увеличить риск развития такой патологии могут и другие факторы. При ведении пациентов – диабетиков, многие врачи в обязательном порядке рекомендуют следить за состоянием мочеполовой системы и регулярно проводить обследования у узких специалистов (нефролога, уролога и других).
Факторы, способствующие развитию болезни:
- Регулярный и неконтролируемый высокий уровень сахара в крови;
- Анемия, даже не приводящая к дополнительным проблемам (уровень гемоглобина ниже 130 у взрослых пациентов);
- Повышенное артериальное давление, гипертонические приступы;
- Увеличение холестерина и триглицеридов в крови;
- Курение и злоупотребление алкоголем (наркотическими веществами).

Пожилой возраст пациента также служит фактором риска, ведь процессы старения неизбежно отображаются и на состоянии внутренних органов.
Снизить негативное влияние поможет здоровый образ жизни и диетическое питание, а также поддерживающая терапия для нормализации уровня сахара в крови.
Симптоматика заболевания
Определение недуга на ранней стадии поможет благополучно провести лечение, но проблема заключается в бессимптомном начале заболевания. Кроме того, некоторое показатели могут свидетельствовать и о других проблемах со здоровьем. В частности, симптомы диабетической нефропатии очень напоминают такие заболевания как хронический пиелонефрит, гломерулонефрит или туберкулез почек. Все эти болезни можно классифицировать как почечные патологии, поэтому для точной постановки диагноза необходимо всесторонне обследование.
Признаки заболевания:
- Постоянное повышение артериального давления - гипертония;
- Дискомфортные и болезненные ощущения в области поясницы;
- Анемия разной степени, иногда в скрытой форме;
- Расстройства пищеварения, тошнота и потеря аппетита;
- Упадок сил, сонливость и общая слабость;
- Отечность конечностей и лица, особенно к концу дня;
- Многие пациенты жалуются на сухость кожи, зуд и высыпания на лице и теле.
В некоторых случаях симптомы могут быть схожими с проявлениями диабета, поэтому пациенты не обращают на них внимание. Следует отметить, что всем диабетикам необходимо периодически сдавать специальные скрининги, которые показывают наличие белка и крови в моче. Эти показатели также являются характерными признаками развития почечной дисфункции, что поможет определить болезнь как можно раньше.
Диагностика диабетической нефропатии
Обнаружить болезнь на ранней стадии поможет своевременное обращение к специалисту – нефрологу. Помимо лабораторных исследований, которые помогаю определить показатели мочи и крови у пациентов, широко используются специальные инструментальные и микроскопические исследования тканей пораженного органа. Для подтверждения точного диагноза, возможно, придется провести несколько процедур, разновидность и целесообразность которых определяет врач.
Что поможет выявить болезнь:

- Ультразвуковое исследование почек. Безболезненный и весьма информативный вид обследования. УЗИ показывает возможные патологии развития органа, изменение размеров, формы и состояние почечных протоков.
- Допплерография сосудов почек. Проводится для определения проходимости и выявления возможных патологий и воспалительных процессов.
- Биопсия тканей почки. Проводится под местным наркозом, данные рассматриваются под микроскопом для выявления возможных патологий.
Анализы мочи проводятся на протяжении всего периода диагностики, а также для контроля эффективности лечения.
В обязательном порядке определяется скорость клубочковой фильтрации (в начале заболевания она увеличена, затем постепенно прекращается вообще), а также показатель альбуминурии. Расчет нормального значения проводится по специальным формулам (например, у взрослых CKD-EPI, MDRD, Кокрофта-Голта, у детей формула Шварца). Во многих аптеках существуют домашние тесты определения нормальных показателей мочи. Несмотря на то, что эффективность их не слишком высока, даже такой анализ поможет выявить возможные проблемы, после чего можно пройти профессиональное обследование в лаборатории.
Лечение диабетической нефропатии
Основные мероприятия направлены на нормализацию уровня сахара в крови и общее поддержание организма. Многие метаболические процессы при сахарном диабете протекают совершенно иначе, что приводит к ухудшению зрения, повреждениям сосудов и другим характерным проблемам. На ранних стадиях болезни есть реальный шанс исправить ситуацию диетическим питанием и компенсацией сахарного диабета.
Меры профилактики развития диабетической нефропатии:

- Стабилизация артериального давления;
- Контроль уровня сахара;
- Бессолевое и диетическое питание;
- Снижение уровня холестерина в крови;
- Отказ от вредных привычек;
- Посильные физические нагрузки;
- Отказ от приема препаратов, влияющих на работу почек;
- Регулярное посещение нефролога и сдача анализов.
При появлении характерных симптомов, одних профилактических мер будет недостаточно, поэтому обязательно стоит посоветоваться с врачом насчет подходящих препаратов. Кроме того, необходимо обязательно контролировать показатели мочи и крови для проверки эффективности терапии.
Медикаментозное лечение включает:
- Прием ингибиторов ангиотензинпревращающего фермента (АПФ). К ним относят такие препараты, как «Эналаприл», «Рамиприл» и «Трандолаприл».
- Специальные антагонисты рецепторов к ангиотензину (АРА). Среди самых популярных: «Ирбесартан», «Валсартан», «Лозартан».
- Для поддержания сердечно – сосудистой системы используются средства, нормализующие липидный спектр состава крови.
- При сильных поражениях почек рекомендуется прием дезинтоксицирующих препаратов, сорбентов и противоазотемических средств.
- Для поднятия уровня гемоглобина используются специальные препараты, а также некоторые народные методы. Использование того или иного рецепта обязательно согласовывается с лечащим врачом.
- В борьбе с отечностью помогут мочегонные препараты, а также сокращение объема потребляемой жидкости.




Перечисленные средства нормализуют системную и внутриклубочковую гипертензию, снижают артериальное давление и замедляют прогрессирование заболевания. Если одной только медикаментозной терапии будет недостаточно, решается вопрос о более кардинальных методах поддержки почек.
Лечение на поздних сроках
Характерными симптомами начинающейся почечной недостаточности являются не только ухудшившиеся показатели лабораторных анализов, но и состояние пациента. На поздних стадиях диабетической нефропатии функции почек чрезвычайно ослаблены, поэтому необходимо продумать и другие варианты решения проблемы.
Кардинальными методиками считаются:
- Гемодиализ или аппарат «искусственная почка». Помогает вывести из организма продукты распада. Процедуру повторяют примерно через день, такая поддерживающая терапия помогает пациенту жить с таким диагнозом еще долгое время.
- Перитонеальный диализ. Немного другой принцип, нежели у аппаратного гемодиализа. Такая процедура проводится немного реже (примерно раз в три – пять дней) и не требует сложного медицинского оборудования.
- Трансплантация почки. Пересадка донорского органа пациенту. Эффективная операция, к сожалению, пока не очень распространена в нашей стране.
Диабетической нефропатией называется заболевание, при котором происходит поражение почечных сосудов, причиной тому является сахарный диабет. При этом измененные сосуды заменяются плотной соединительной тканью, что влечет за собой склероз и возникновение почечной недостаточности.
Причины появления диабетической нефропатии
Сахарный диабет - это целая группа болезней, которые появляются вследствие нарушения образования или действия гормона инсулина. Все эти заболевания сопровождаются устойчивым ростом уровня глюкозы в крови. При этом выделяют два вида диабета:
- инсулинозависимый (сахарный диабет I типа;
- инсулинонезависимый (сахарный диабет II типа.
Если сосуды и нервная ткань подвергаются длительному воздействию высокого уровня сахара, и здесь важное значение получает , в противном случае в организме возникают патологические изменения органов, которые являются осложнениями диабета.
Одним из таких осложнений и является диабетическая нефропатия. Смертность пациентов от почечной недостаточности при таком заболевании, как сахарный диабет I типа занимает первое место. При диабете II типа ведущее место по количеству летальных исходов занимают болезни, связанные с сердечно-сосудистой системой, а почечная недостаточность идет вслед за ними.
В развитии нефропатии решающую роль играет увеличение уровня глюкозы крови. Помимо того, что глюкоза действует на клетки сосудов как токсин, она еще активирует механизмы, вызывающие разрушение стенок сосудов и делает их проницаемыми.
Поражение почечных сосудов при диабете
Развитию диабетической нефропатии способствует повышение давления в почечных сосудах. Оно может возникнуть вследствие неправильной регуляции при поражении нервной системы, вызванном сахарным диабетом (диабетической нейропатией).
В конце концов на месте поврежденных сосудов образуется рубцовая ткань, что приводит к резкому нарушению работы почки.
Признаки диабетической нефропатии
Болезнь развивается несколькими стадиями:
I стадия выражается в гиперфункции почек, а возникает она в самом начале сахарного диабета, имея свои симптомы. Клетки почечных сосудов слегка увеличиваются, количество мочи и ее фильтрация увеличивается. В это время белок в моче еще не определяется. Отсутствуют и внешние симптомы.
II стадия характеризуется началом структурных изменений:
- После того, как у больного диагностируется сахарный диабет, приблизительно через два года возникает эта стадия.
- С этого момента начинаются утолщаться стенки сосудов почек.
- Как и в предыдущем случае, белок в моче пока не обнаруживается и выделительная функция почек не нарушается.
- Симптомы болезни еще отсутствуют.
III стадия - это начинающаяся диабетическая нефропатия. Возникает она, как правило, через пять лет после диагностики у больного сахарного диабета. Обычно в процессе диагностики других заболеваний или при плановом осмотре в моче обнаруживается небольшое содержание белка (от 30 до 300 мг/сут). Именуется подобное состояние микроальбуминурией. Тот факт, что в моче появляется белок, свидетельствует о сильном повреждении сосудов почек.
- На этой стадии меняется скорость клубочковой фильтрации.
- Данный показатель определяет степень фильтрации воды и вредных низкомолекулярных веществ, которые проходят через почечный фильтр.
- На первом этапе диабетической нефропатии этот показатель может находиться в норме или быть слегка повышенным.
- Внешние симптомы и признаки болезни отсутствуют.
Первые три стадии именуются доклиническими, так как жалобы пациентов отсутствуют, а патологические изменения в почках определяются только лабораторными методами. Тем не менее очень важно обнаружить болезнь на первых трех стадиях. В этот момент еще можно исправить ситуацию и дать болезни обратный ход.
IV стадия - возникает через 10-15 лет после того, как у больного был выявлен сахарный диабет.
- Это выраженная диабетическая нефропатия, для которой характерны яркие проявления симптомов.
- Данное состояние носит название протеинурия.
- В моче обнаруживается большое количество белка, его концентрация в крови, наоборот, снижается.
- Наблюдается сильная отечность тела.
Если протеинурия небольшая, то отекают ноги и лицо. По мере того, как болезнь прогрессирует, отеки распространяются по всему телу. Когда патологические изменения в почках принимают выраженный характер, применение мочегонных препаратов становится нецелесообразным, так как они не помогают. В подобной ситуации показано хирургическое удаление жидкости из полостей (пункция).
- жажда,
- тошнота,
- сонливость,
- потеря аппетита,
- быстрая утомляемость.
Практически всегда на этой стадии отмечается повышение АД, зачастую его цифры имеют очень высокое значение, отсюда одышка, головная боль, боли в области сердца.
 V стадия
именуется терминальным этапом почечной недостаточности и является финалом диабетической нефропатии. Происходит полный склероз сосудов почки, она перестает выполнять выделительную функцию.
V стадия
именуется терминальным этапом почечной недостаточности и является финалом диабетической нефропатии. Происходит полный склероз сосудов почки, она перестает выполнять выделительную функцию.
Сохраняются и симптомы предыдущей стадии, только здесь они уже представляют явную угрозу для жизни. Помочь в этот момент может только гемодиализ, перитонеальный диализ или трансплантация почки, а то и целого комплекса – поджелудочная железа-почка.
Современные методы диагностики диабетической нефропатии
Общее тестирование не выдает информацию о доклинических стадиях заболевания. Поэтому для больных сахарным диабетом существует специальная диагностика мочи.
Если показатели альбумина находятся в пределах от 30 до 300 мг/сут, речь идет о микроальбуминурии, а это свидетельствует о развитии в организме диабетической нефропатии. Увеличение скорости фильтрации клубочков тоже говорит о диабетической нефропатии.
Развитие артериальной гипертонии, значительное увеличение количества белка в моче, нарушение зрительной функции и стойкое снижение скорости фильтрации клубочков - это те симптомы, которые характеризуют клиническую стадию, в которую переходит диабетическая нефропатия. Скорость клубочковой фильтрации падает до отметки 10 мл/мин и ниже.
Диабетическая нефропатия, лечение
Все процессы, связанные с лечением этого заболевания делятся на три этапа.
Профилактика патологических изменений в почечных сосудах при сахарном диабете. Она состоит в поддержании уровня сахара в крови на должном уровне. Для этого используются препараты, снижающие сахар.
Если уже существует микроальбуминурия, то помимо поддержания уровня сахара, больному назначается лечение артериальной гипертонии. Здесь показаны ингибиторы ангиотензинпревращающего фермента. Это может быть эналаприл в малых дозах. Кроме того, больной должен соблюдать специальную белковую диету.
При протеинурии на первом месте стоит предупреждение быстрого снижения работоспособности почек и недопущение терминальной почечной недостаточности. Диета заключается в очень строгом ограничении на содержание белка в рационе: 0,7-0,8 г на 1 кг массы тела. Если уровень белка будет слишком низким, организм начнет расщепление собственных белков.
Чтобы предотвратить эту ситуацию больному назначают кетоновые аналоги аминокислот. Актуальным остается поддержание на должном уровне глюкозы в крови и снижение высокого артериального давления. Помимо ингибиторов АПФ назначают амлодипин, который блокирует кальциевые каналы и бисопролол - бета-адреноблокатор.
Мочегонные препараты (индапамид, фуросемид) назначают, если у больного имеются отеки. Кроме того, ограничивают прием жидкости (1000 мл в сутки), однако, если есть прием жидкости придется рассматривать и через призму этого заболевания.
Если скорость фильтрации клубочков понижается до 10 мл/мин и ниже, больному назначают заместительную терапию (перитонеальный диализ и гемодиализ) или пересадку органов (трансплантацию).
В идеале же терминальная стадия диабетической нефропатии лечится путем пересадки комплекса поджелудочная железа-почка. В США, при диагнозе диабетическая нефропатия, эта процедура довольно распространена, а вот в нашей стране подобные трансплантации находятся еще на стадии развития.
Диабетическая нефропатия: узнайте все, что нужно. Ниже подробно описаны ее симптомы и диагностика с помощью анализов крови и мочи, а также УЗИ почек. Главное, рассказано об эффективных методах лечения, которые позволяют держать сахар в крови 3,9-5,5 ммоль/л стабильно 24 часа в сутки , как у здоровых людей. Система для контроля диабета 2 и 1 типа помогает исцелить почки, если нефропатия еще не зашла слишком далеко. Узнайте, что такое микроальбуминурия, протеинурия, что делать, если болят почки, как привести в норму артериальное давление и креатинин в крови.
Диабетическая нефропатия - это поражение почек, вызванное повышенным уровнем глюкозы в крови. Также курение и гипертония разрушают почки. В течение 15-25 лет у диабетика оба этих органа могут выйти из строя, и понадобится диализ или трансплантация. На этой странице подробно рассказано о народных средствах и официальном лечении, позволяющем избежать почечной недостаточности или хотя бы замедлить ее развитие. Приводятся рекомендации, выполнение которых не только защищает почки, но также уменьшает риск инфаркта и инсульта.
 Диабетическая нефропатия: подробная статья
Диабетическая нефропатия: подробная статья Узнайте, как диабет влияет на почки, симптомы и алгоритм диагностики диабетической нефропатии. Разберитесь, какие анализы нужно сдать, как расшифровать их результаты, насколько полезно УЗИ почек. Прочитайте о лечении с помощью диеты, лекарств, народных средств и перехода на здоровый образ жизни. Описаны нюансы лечения почек у больных диабетом 2 типа. Подробно рассказано о таблетках, снижающих сахар в крови и артериальное давление. В дополнение к ним могут понадобиться статины от холестерина, аспирин, средства от анемии.
Читайте ответы на вопросы:
Теория: необходимый минимум
Почки занимаются тем, что фильтруют отходы из крови и выводят их с мочой. Также они вырабатывают гормон эритропоэтин, стимулирующий появление красных кровяных телец - эритроцитов.
Кровь периодически проходит через почки, которые удаляют из нее отходы. Очищенная кровь циркулирует дальше. Яды и продукты обмена веществ, а также лишняя соль, растворенные в большом количестве воды, образуют мочу. Она стекает в мочевой пузырь, где временно хранится.
Организм тонко регулирует, сколько воды и соли нужно отдать с мочой, а сколько оставить в крови, чтобы поддерживать нормальное артериальное давление и уровень электролитов.
В каждой почке содержится около миллиона фильтрующих элементов, которые называются нефроны. Клубочек мелких кровеносных сосудов (капилляров) - это одна из составных частей нефрона. Скорость клубочковой фильтрации - важный показатель, определяющий состояние почек. Его рассчитывают на основе содержания креатинина в крови.
Креатинин - один из продуктов распада, которые выводят почки. При почечной недостаточности он накапливается в крови вместе с другими отходами, и больной ощущает симптомы интоксикации. Проблемы с почками может вызвать диабет, инфекция или другие причины. В каждом из этих случаев измеряют скорость клубочковой фильтрации, чтобы оценить тяжесть заболевания.
Читайте о лекарствах от диабета последнего поколения:
Как диабет влияет на почки?
Повышенный сахар в крови повреждает фильтрующие элементы почек. Со временем те исчезают и заменяются на рубцовую ткань, которая не может очищать кровь от отходов. Чем меньше остается фильтрующих элементов, тем хуже работают почки. В конце концов они перестают справляться с выведением отходов и наступает интоксикация организма. На этом этапе больному требуется заместительная терапия, чтобы не умереть, - диализ или пересадка почки.
Прежде чем погибнуть окончательно, фильтрующие элементы становятся “дырявыми”, начинают “протекать”. Они пропускают в мочу белки, которых там быть не должно. А именно, альбумин в повышенной концентрации.
Микроальбуминурия - это выделение альбумина с мочой в количестве 30-300 мг в сутки. Протеинурия - альбумин обнаруживается в моче в количестве более 300 мг в сутки. Микроальбуминурия может прекратиться, если лечение оказывается успешным. Протеинурия - более серьезная проблема. Она считается необратимой и сигнализирует, что больной встал на путь развития почечной недостаточности.

Чем хуже контроль диабета, тем выше риск терминальной стадии почечной недостаточности и быстрее она может наступить. Шансы столкнуться с полным отказом почек у диабетиков на самом деле не очень высокие. Потому что большинство их погибает от инфаркта или инсульта раньше, чем возникает потребность в заместительной почечной терапии. Однако риск повышается для больных, у которых диабет сочетается с курением или хронической инфекцией мочевыводящих путей.
Кроме диабетической нефропатии, может быть еще стеноз почечной артерии. Это закупорка атеросклеротическими бляшками одной или обеих артерий, которые питают почки. При этом кровяное давление очень повышается. Лекарства от гипертонии не помогают, даже если принимать несколько видов мощных таблеток одновременно.
Стеноз почечной артерии часто требует хирургического лечения. Диабет повышает риск этого заболевания, потому что он стимулирует развития атеросклероза, в том числе и в сосудах, питающих почки.
Почки при диабете 2 типа
Как правило, диабет 2 типа протекает скрыто в течение нескольких лет, пока его обнаруживают и начинают лечить. Все эти годы осложнения постепенно разрушают организм больного. Они не обходят стороной и почки.
По данным англоязычных сайтов, к моменту постановки диагноза 12% больных диабетом 2 типа уже имеют микроальбуминурию, а 2% - протеинурию. Среди русскоязычных пациентов эти показатели в несколько раз выше. Потому что жители стран Запада имеют привычку регулярно проходить профилактические медицинские обследования. Благодаря этому, у них более своевременно обнаруживают хронические заболевания.
Диабет 2 типа может сочетаться с другими факторами риска развития хронического заболевания почек:
- повышенное артериальное давление;
- повышенный уровень холестерина в крови;
- были случаи заболевания почек у близких родственников;
- в семье были случаи раннего инфаркта или инсульта;
- курение;
- ожирение;
- пожилой возраст.

Чем отличаются осложнения на почки при диабете 2 и 1 типа?
При диабете 1 типа осложнения на почки обычно развиваются через 5-15 лет после начала заболевания. При диабете 2 типа эти осложнения часто выявляют сразу при постановке диагноза. Потому что диабет 2 типа обычно много лет протекает в скрытой форме до того, как больной заметит симптомы и догадается проверить свой сахар в крови. Пока не поставлен диагноз и не начато лечение, болезнь беспрепятственно разрушает почки и весь организм.
Диабет 2 типа - менее тяжелое заболевание, чем СД1. Однако оно встречается в 10 раз чаще. Больные диабетом 2 типа - наиболее многочисленная группа пациентов, которых обслуживают центры диализа и специалисты по трансплантации почки. Эпидемия диабета 2 типа усиливается во всем мире и в русскоязычных странах. Это прибавляет работы специалистам, которые занимаются лечением осложнений на почки.
При диабете 1 типа чаще всего с нефропатией сталкиваются пациенты, у которых заболевание началось в детском и подростковом возрасте. Для людей, которые заболели диабетом 1 типа в зрелые годы, риск проблем с почками не очень высокий.
Симптомы и диагностика
В первые месяцы и годы диабетическая нефропатия и микроальбуминурия не вызывают никаких симптомов. Пациенты замечают проблемы лишь когда до терминальной стадии почечной недостаточности уже рукой подать. В начале симптомы расплывчатые, напоминающие простуду или хроническую усталость.
Ранние признаки диабетической нефропатии:
Почему при диабетической нефропатии сахар в крови снижается?
Действительно, при диабетической нефропатии на последний стадии почечной недостаточности уровень сахара в крови может понижаться. Иными словами, уменьшается потребность в инсулине. Приходится снижать его дозы, чтобы не было гипогликемии.
Почему так происходит? Инсулин разрушается в печени и почках. Когда почки сильно повреждены, они теряют способность выводить инсулин. Этот гормон дольше остается в крови и стимулирует клетки усваивать глюкозу.
Терминальная почечная недостаточность является катастрофой для диабетиков. Возможность снизить дозу инсулина служит лишь слабым утешением.
Какие анализы нужно сдать? Как расшифровать результаты?
Для постановки точного диагноза и подбора эффективного лечения нужно сдать анализы:
- белок (альбумин) в моче;
- соотношение альбумина и креатинина в моче;
- креатинин в крови.
Креатинин - это один из продуктов распада белка, выведением которого занимаются почки. Зная уровень креатинина в крови, а также возраст и пол человека, можно рассчитать скорость клубочковой фильтрации. Это важный показатель, на основании которого определяют стадию диабетической нефропатии и выписывают лечение. Доктор может также назначить другие анализы.
Расшифровка результатов анализов
Готовясь к сдаче анализов крови и мочи, перечисленных выше, нужно в течение 2-3 дней воздержаться от серьезных физических нагрузок и употребления алкоголя. Иначе результаты будут хуже, чем на самом деле.
 Что означает показатель скорости клубочковой фильтрации почек
Что означает показатель скорости клубочковой фильтрации почек На бланке результата анализа крови на креатинин должен быть указан диапазон нормы с учетом вашего пола и возраста, а также рассчитана скорость клубочковой фильтрации почек. Чем выше этот показатель, тем лучше.
Что такое микроальбуминурия?
Микроальбуминурия - это появление белка (альбумина) в моче в небольших количествах. Является ранним симптомом диабетического поражения почек. Считается фактором риска инфаркта и инсульта. Микроальбуминурия считается обратимой. Прием лекарств, приличный контроль уровня глюкозы и артериального давления могут на несколько лет снизить количество альбумина в моче до нормы.
Что такое протеинурия?
Протеинурия - это наличие белка в моче в большом количестве. Совсем плохой признак. Означает, что инфаркт, инсульт или терминальная почечная недостаточность уже не за горами. Требует срочного интенсивного лечения. Более того, может оказаться, что время для эффективного лечения уже упущено.
Если обнаружили микроальбуминурию или протеинурию, нужно проконсультироваться у врача, который лечит почки. Этот специалист называется нефролог, не путать с неврологом. Убедитесь, что причиной появления белка в моче не является инфекционное заболевание или травма почек.
Может оказаться, что причиной плохого результата анализа стали перегрузки. В таком случае, повторный анализ через несколько дней даст нормальный результат.
Как влияет уровень холестерина в крови на развитие осложнений диабета на почки?
Официально считается, что повышенный холестерин в крови стимулирует развитие атеросклеротических бляшек. Атеросклероз одновременно поражает множество сосудов, в том числе и те, по которым кровь поступает к почкам. Подразумевается, что диабетикам нужно принимать статины от холестерина, и это отсрочит развитие почечной недостаточности.
Однако гипотеза о защитном действии статинов на почки является спорной. А серьёзные побочные эффекты этих лекарств хорошо известны. Принимать статины имеет смысл для избежания повторного инфаркта, если у вас уже был первый. Конечно, надежная профилактика повторного инфаркта должна включать множество других мер, кроме приема таблеток от холестерина. Вряд ли стоит пить статины, если у вас ещё не было инфаркта.
Как часто диабетикам нужно делать УЗИ почек?
УЗИ почек дает возможность проверить, есть ли в этих органах песок и камни. Также с помощью обследования можно обнаружить доброкачественные опухоли почек (кисты).

Однако УЗИ почти бесполезно для диагностики диабетической нефропатии и контроля эффективности ее лечения. Намного важнее регулярно сдавать анализы крови и мочи, о которых подробно рассказано выше.
Какие признаки диабетической нефропатии на УЗИ?
В том-то и дело, что диабетическая нефропатия не дает почти никаких признаков на УЗИ почек. По внешнему виду у пациента почки могут быть в хорошем состоянии, даже если их фильтрующие элементы уже повреждены и не работают. Реальную картину вам дадут результаты анализов крови и мочи.
Диабетическая нефропатия: классификация
Диабетическая нефропатия делится на 5 стадий. Последняя из них называется терминальная. На этой стадии пациенту для избежания гибели необходима заместительная терапия. Она бывает двух видов: диализ несколько раз в неделю или пересадка почки.
Стадии хронической болезни почек
На первых двух стадиях обычно не бывает никаких симптомов. Диабетическое поражение почек можно обнаружить только по результатам анализов крови и мочи. Обратите внимание, что УЗИ почек не приносит большой пользы.
Когда заболевание переходит на третью и четвертую стадию, видимые признаки могут появиться. Однако заболевание развивается плавно, постепенно. Из-за этого больные часто привыкают к нему и не бьют тревогу. Явные симптомы интоксикации появляются лишь на четвертой и пятой стадии, когда почки уже почти не работают.
Варианты диагноза:
- ДН, стадия МАУ, ХБП 1, 2, 3 или 4;
- ДН, стадия протеинурии с сохранной функцией почек по выделению азота, ХБП 2, 3 или 4;
- ДН, стади ПН, ХБП 5, лечение ЗПТ.
ДН - диабетическая нефропатия, МАУ - микроальбуминурия, ПН - почечная недостаточность, ХБП - хроническая болезнь почек, ЗПТ - заместительная почечная терапия.
Протеинурия обычно начинается у больных диабетом 2 и 1 типа, имеющих стаж заболевания 15-20 лет. При отсутствии лечения терминальная стадия почечной недостаточности может наступить еще через 5-7 лет.
Что делать, если болят почки при диабете?
Прежде всего, следует убедиться, что болят именно почки. Возможно, у вас не проблема с почками, а остеохондроз, ревматизм, панкреатит или какой-то другой недуг, вызывающий похожий болевой синдром. Нужно обратиться к врачу, чтобы точно установить причину боли. Это невозможно сделать самостоятельно.
Самолечение может серьезно навредить. Осложнения диабета на почки обычно вызывают не боль, а симптомы интоксикации, перечисленные выше. Камни в почках, почечные колики и воспаление, скорее всего, напрямую не связаны с нарушенным обменом глюкозы.
Лечение
Лечение диабетической нефропатии имеет целью предотвратить или хотя бы отсрочить наступление терминальной почечной недостаточности, при которой потребуется диализ или трансплантация донорского органа. Оно заключается в поддержании хорошего сахара в крови и артериального давления.
Нужно следить за уровнем креатинина в крови и белка (альбумина) в моче. Также официальная медицина рекомендует следить за холестерином в крови и стараться его снизить. Но многие специалисты сомневаются, что это действительно полезно. Лечебные действия по защите почек уменьшают риск инфаркта и инсульта.
Что нужно принимать диабетику, чтобы сохранить почки?
Конечно, важно принимать таблетки для профилактики осложнений на почки. Диабетикам обычно назначают несколько групп лекарств:
- Таблетки от давления - в первую очередь, ингибиторы АПФ и блокаторы рецепторов ангиотензина-II.
- Аспирин и другие антиагреганты.
- Статины от холестерина.
- Средства от анемии, которую может вызвать почечная недостаточность.
Обо всех этих препаратах подробно рассказано ниже. Однако основную роль играет питание. Прием лекарств оказывает во много раз меньшее влияние, чем диета, которую соблюдает диабетик. Главное, что вам нужно сделать, - определиться насчёт перехода на низкоуглеводную диету. Подробнее читайте далее.
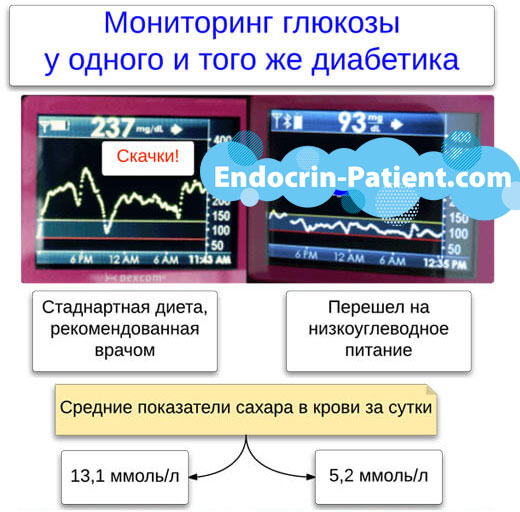
Не рассчитывайте на народные средства, если хотите защититься от диабетической нефропатии. Растительные чаи, настои и отвары полезны только в качестве источника жидкости, для профилактики и лечения обезвоживания. Серьёзного защитного действия на почки они не оказывают.
Чем лечить почки при диабете?
В первую очередь, используют диету и уколы инсулина для поддержания сахара в крови как можно ближе к норме. Поддержание ниже 7% уменьшает риск протеинурии и почечной недостаточности на 30-40%.
Использование методов позволяет держать сахар стабильно в норме, как у здоровых людей, и гликированный гемоглобин ниже 5,5%. Вероятно, такие показатели снижают риск тяжелых осложнений на почки до нуля, хотя это не подтверждено официальными исследованиями.
Поняли, что вам пора начинать колоть инсулин? Изучите эти статьи:
Есть сведения о том, что при стабильно нормальном уровне глюкозы в крови почки, пораженные диабетом, исцеляются и восстанавливаются. Однако это медленный процесс. На стадиях 4 и 5 диабетической нефропатии он вообще невозможен.
Официально рекомендуется питание с ограничением белка и животных жиров. Целесообразность использования обсуждается ниже. При нормальных значениях кровяного давления нужно ограничить потребление соли до 5-6 г в сутки, а при повышенных - до 3 г в сутки. На самом деле, это не очень мало.
Здоровый образ жизни для защиты почек:
- Бросьте курить.
- Изучите статью “ ” и пейте не больше, чем указано там.
- Если не употребляете спиртное, то даже не начинайте.
- Постарайтесь похудеть и уж точно не набирать больше лишнего веса.
- Обсудите с врачом, какая физическая активность вам подходит, и занимайтесь физкультурой.
- Имейте домашний тонометр и регулярно измеряйте им свое артериальное давление.
Не существует волшебных таблеток, настоек, а тем более, народных средств, которые могли бы быстро и легко восстановить почки, пострадавшие от диабета.
Чай с молоком не помогает, а наоборот вредит, потому что молоко повышает сахар в крови. Каркаде - популярный чайный напиток, который помогает не больше, чем питье чистой воды. Лучше даже не пробуйте народные средства, надеясь вылечить почки. Самолечение этих фильтрующих органов крайне опасно.
Какие лекарственные препараты назначают?
Пациенты, у которых обнаружили диабетическую нефропатию на той или иной стадии, обычно используют несколько лекарств одновременно:
- таблетки от гипертонии - 2-4 вида;
- статины от холестерина;
- антиагреганты - аспирин и дипиридамол;
- препараты, которые связывают лишний фосфор в организме;
- возможно, еще средства от анемии.
Прием многочисленных таблеток - это самое легкое, что можно сделать, чтобы избежать или отсрочить наступление терминальной стадии почечной недостаточности. Изучите или . Старательно выполняйте рекомендации. Переход к здоровому образу жизни требует более серьезных усилий. Однако его необходимо осуществить. Отделаться приемом лекарств не получится, если хотите защитить свои почки и прожить подольше.
Какие таблетки, понижающие сахар в крови, подходят при диабетической нефропатии?
К сожалению, самое популярное лекарство метформин (Сиофор, Глюкофаж) нужно исключить уже на ранних стадиях диабетической нефропатии. Его нельзя принимать, если скорость клубочковой фильтрации почек у больного 60 мл/мин, а тем более, ниже. Это соответствует показателям креатинина в крови:
- для мужчин - выше 133 мкмоль/л
- для женщин - выше 124 мкмоль/л
Напомним, что чем выше креатинин, тем хуже работают почки и ниже скорость клубочковой фильтрации. Уже на ранней стадии осложнений диабета на почки нужно исключить метформин из схемы лечения, во избежание опасного лактат-ацидоза.
Официально больным диабетической ретинопатией разрешается принимать лекарства, которые заставляют поджелудочную железу вырабатывать больше инсулина. Например, Диабетон МВ, Амарил, Манинил и их аналоги. Однако эти препараты входят в . Они истощают поджелудочную железу и не снижают смертность больных, а то и повышают ее. Лучше их не использовать. Диабетикам, у которых развиваются осложнения на почки, нужно заменить таблетки, понижающие сахар, на уколы инсулина.
Некоторые лекарства от диабета принимать можно, но осторожно, по согласованию с врачом. Как правило, они не могут обеспечить достаточно хороший контроль уровня глюкозы и не дают возможности отказаться от уколов инсулина.
Какие таблетки от давления нужно принимать?
Очень важны таблетки от гипертонии, которые относятся к группам ингибиторы АПФ или блокаторы рецепторов ангиотензина-II. Они не только понижают артериальное давление, но и дают дополнительную защиту почкам. Прием этих лекарств помогает отсрочить на несколько лет наступление терминальной почечной недостаточности.
Нужно стараться держать кровяное давление ниже 130/80 мм рт. ст. Для этого обычно приходится использовать несколько видов лекарств. Начинают с ингибиторов АПФ или блокаторов рецепторов ангиотензина-II. К ним добавляют еще препараты из других групп - бета-блокаторы, диуретики (мочегонные), блокаторы кальциевых каналов. Попросите врача назначить вам удобные комбинированные таблетки, которые содержат 2-3 действующих вещества под одной оболочкой для приема 1 раз в сутки.
Ингибиторы АПФ или блокаторы рецепторов ангиотензина-II в начале лечения могут повысить уровень креатинина в крови. Обсудите с врачом, насколько это серьезно. Скорее всего, отменять лекарства не придется. Также эти препараты могут повысить уровень калия в крови, особенно если сочетать их между собой или с мочегонными лекарствами.
Очень высокая концентрация калия может вызвать остановку сердца. Чтобы избежать ее, не следует сочетать между собой ингибиторы АПФ и блокаторы рецепторов ангиотензина-II, а также лекарства, которые называются калийсберегающие диуретики. Анализы крови на креатинин и калий, а также мочи на белок (альбумин) нужно сдавать раз в месяц. Не ленитесь делать это.
Не используйте по своей инициативе статины от холестерина, аспирин и другие антиагреганты, препараты и БАДы от анемии. Все эти таблетки могут вызвать серьезные побочные эффекты. Обсудите с врачом необходимость их приема. Также доктор должен заниматься подбором лекарств от гипертонии.
Задача пациента - не лениться регулярно сдавать анализы и при необходимости обращаться к врачу для коррекции схемы лечения. Ваше основное средство для достижения хороших показателей глюкозы в крови - это инсулин, а не таблетки от диабета.
Как лечиться, если поставили диагноз "Диабетическая нефропатия" и в моче много белка?
Врач назначит вам несколько видов лекарств, о которых рассказано на этой странице. Все назначенные таблетки нужно ежедневно принимать. Это может на несколько лет отсрочить сердечно-сосудистую катастрофу, необходимость проходить диализ или пересадку почки.
Хороший контроль диабета держится на трех китах:
- Соблюдение .
- Частое измерение сахара в крови.
- Уколы аккуратно подобранных доз продлённого и быстрого инсулина.
Указанные меры дают возможность держать стабильно нормальный уровень глюкозы, как у здоровых людей. При этом развитие диабетической нефропатии прекращается. Более того, на фоне стабильно нормального сахара в крови больные почки могут со временем восстановить свою функцию. Имеется в виду, что скорость клубочковой фильтрации пойдёт вверх, а из мочи пропадёт белок.
Однако достижение и поддержание хорошего контроля диабета - это нелегкая задача. Чтобы справиться с ней, у пациента должна быть высокая дисциплина и мотивация. Вас может вдохновить личный пример доктора Бернстайна, который полностью избавился от белка в моче и восстановил нормальную функцию почек.

Без перехода на низкоуглеводную диету привести сахар в норму при диабете вообще невозможно. К сожалению, низкоуглеводное питание противопоказано диабетикам, у которых низкая скорость клубочковой фильтрации, а тем более, развилась терминальная стадия почечной недостаточности. В таком случае нужно постараться осуществить пересадку почки. Подробнее об этой операции читайте ниже.
Что делать больному, у которого диабетическая нефропатия и высокое артериальное давление?
Переход на улучшает показатели не только сахара в крови, но также холестерина и артериального давления. В свою очередь, нормализация уровня глюкозы и кровяного давления тормозит развитие диабетической нефропатии.
Однако, если почечная недостаточность успела развиться до продвинутой стадии, переходить на низкоуглеводную диету уже поздно. Остается лишь принимать таблетки, назначенные врачом. Реальный шанс на спасение может дать трансплантация почки. Об этом подробно рассказано ниже.
Из всех лекарств от гипертонии лучше всего защищают почки ингибиторы АПФ и блокаторы рецепторов ангиотензина-II. Следует принимать лишь один из этих препаратов, их нельзя сочетать между собой. Однако можно совмещать с приемом бета-блокаторов, мочегонных лекарств или блокаторов кальциевых каналов. Обычно назначают удобные комбинированные таблетки, которые содержат 2-3 действующих вещества под одной оболочкой.
Какие хороше народные средства для лечения почек?
Рассчитывать на травы и другие народные средства от проблем с почками - это худшее, что вы можете сделать. Народная медицина ничуть не помогает от диабетической нефропатии. Держитесь подальше от шарлатанов, которые уверяют вас в обратном.
Поклонники народных средств быстро погибают от осложнений диабета. Некоторые из них умирают относительно легко от инфаркта или инсульта. Другие перед смертью успевают помучаться от проблем с почками, гниющих ног или слепоты.
В числе народных средств от диабетической нефропатии называют бруснику, землянику, ромашку, клюкву, плоды рябины, шиповник, подорожник, березовые почки и сухие створки фасоли. Из перечисленных растительных средств готовят чаи и отвары. Повторим, что они не оказывают реального защитного действия на почки.
Поинтересуйтесь БАДами от гипертонии. Это, в первую очередь, магний с витамином В6, а также таурин, коэнзим Q10 и аргинин. Они приносят некоторую пользу. Их можно принимать в дополнение к лекарствами, но не вместо них. При тяжелой стадии диабетической нефропатии указанные добавки могут быть противопоказаны. Посоветуйтесь с врачом насчет этого.
Как уменьшить креатинин в крови при сахарном диабете?
Креатинин - это один из видов отходов, которые почки выводят из организма. Чем ближе к норме показатель креатинина в крови, тем лучше работают почки. Больные почки не справляются с выведением креатинина, из-за чего он накапливается в крови. По результатам анализа на креатинин рассчитывают скорость клубочковой фильтрации.
Для защиты почек диабетикам часто назначают таблетки, которые называются ингибиторы АПФ или блокаторы рецепторов ангиотензина-II. В первое время после начала приема этих лекарств уровень креатинина в крови может повыситься. Однако позже он, скорее всего, снизится. Если у вас поднялся уровень креатинина, обсудите с врачом, насколько это серьезно.
Можно ли восстановить нормальную скорость клубочковой фильтрации почек?
Официально считается, что скорость клубочковой фильтрации не может повыситься после того, как она значительно снизилась. Однако, скорее всего, функция почек у диабетиков может восстанавливаться. Для этого нужно поддерживать стабильно нормальный сахар в крови, как у здоровых людей.
Достигнуть указанной цели можно с помощью или . Однако это нелегко, тем более, если уже развились осложнения диабета на почки. Пациенту нужно иметь высокую мотивацию и дисциплину для ежедневного соблюдения режима.
Обратите внимание, что, если развитие диабетической нефропатии прошло точка невозврата, то переходить на уже поздно. Точкой невозврата является скорость клубочковой фильтрации 40-45 мл/мин.
Диабетическая нефропатия: диета
Официально рекомендуется поддерживать ниже 7%, используя для этого диету с ограничением белка и животных жиров. В первую очередь, стараются красное мясо заменить на курицу, а еще лучше - на растительные источники белка. дополняют уколами инсулина и приемом лекарств. Это нужно делать аккуратно. Чем сильнее нарушена функция почек, тем меньше требуемые дозы инсулина и таблеток, выше риск передозировки.
Многие врачи считают, что вредит почкам, ускоряет развитие диабетической нефропатии. Это непростой вопрос, в нем нужно тщательно разобраться. Потому что выбор диеты - это важнейшее решение, которое нужно принять диабетику и его родственникам. От питания при диабете зависит все. Лекарства и инсулин играют намного меньшую роль.
В июле 2012 года в клиническом журнале Американского общества нефрологии была опубликована о сравнении влияния на почки низкоуглеводной и обезжиренной диеты. Результаты исследования, в котором участвовали 307 пациентов, доказали, что низкоуглеводная диета не вредит. Испытание проводили с 2003 по 2007 год. В нем участвовали 307 человек, страдающих ожирением и желающих похудеть. Половине из них назначили низкоуглеводную диету, а второй половине - низкокалорийную, с ограничением жиров.
За участниками наблюдали в среднем 2 года. Регулярно измеряли сывороточный креатинин, мочевину, суточный объем мочи, выделение альбумина, кальция и электролитов с мочой. Низкоуглеводная диета увеличила суточный объем мочи. Но не было никаких признаков уменьшения скорости клубочковой фильтрации, образования камней в почках или размягчения костей из-за дефицита кальция.
Читайте о продуктах для диабетиков:
Разницы в похудении между участниками обеих групп не было. Однако для больных диабетом низкоуглеводная диета является единственным вариантом, чтобы держать стабильно нормальный сахар в крови, избегать его скачков. Эта диета помогает контролировать нарушенный обмен глюкозы вне зависимости от своего влияния на массу тела.
В то же время, питание с ограничением жиров, перегруженное углеводами, диабетикам несомненно вредит. В исследовании, о котором рассказано выше, участвовали люди, не болеющие диабетом. Оно не дает возможности ответить на вопрос, ускоряет ли низкоуглеводная диета развитие диабетической нефропатии, если та уже началась.
Информация от доктора Бернстайна
Все, что изложено ниже, - это личная практика , не подкрепленная серьезными исследованиями. У людей, имеющих здоровые почки, скорость клубочковой фильтрации составляет 60-120 мл/мин. Высокий уровень глюкозы в крови постепенно разрушает фильтрующие элементы. Из-за этого скорость клубочковой фильтрации снижается. Когда она падает до 15 мл/мин и ниже, больному требуется диализ или трансплантация почки, чтобы избежать гибели.
Доктор Бернстайн считает, что можно назначать, если скорость клубочковой фильтрации выше 40 мл/мин. Цель - снизить сахар до нормы и держать его стабильно нормальным 3,9-5,5 ммоль/л, как у здоровых людей.
Чтобы достигнуть этой цели, нужно не только соблюдать диету, а использовать всю или . Комплекс мероприятий включает в себя низкоуглеводную диету, а также уколы инсулина в низких дозах, прием таблеток и физическую активность.
У пациентов, которые добились нормального уровня глюкозы в крови, почки начинают восстанавливаться, и диабетическая нефропатия может полностью исчезнуть. Однако это возможно, только если развитие осложнений не зашло слишком далеко. Скорость клубочковой фильтрации 40 мл/мин - это пороговое значение. Если оно достигнуто, больному остается лишь соблюдать диету с ограничением белка. Потому что низкоуглеводная диета может ускорить развитие терминальной стадии почечной недостаточности.
Варианты диеты в зависимости от диагноза:
Повторим, что вы можете использовать эту информацию на свой страх и риск. Возможно, низкоуглеводная диета вредит почкам и при более высокой скорости клубочковой фильтрации, чем 40 мл/мин. Официальные исследования ее безопасности для диабетиков не проводились.
Не ограничивайтесь соблюдением диеты, а используйте весь комплекс мер, чтобы держать уровень глюкозы в крови стабильно нормальным. В частности, разберитесь, . Анализы крови и мочи для проверки функции почек нельзя сдавать после серьезной физической нагрузки или пьянки. Подождите 2-3 дня, иначе результаты будут хуже, чем на самом деле.
Сколько живут диабетики при хронической почечной недостаточности?
Рассмотрим две ситуации:
- Скорость клубочковой фильтрации почек ещё не очень снижена.
- Почки уже не работают, больной лечится диализом.
В первом случае вы можете постараться держать свой сахар в крови стабильно нормальным, как у здоровых людей. Подробнее читайте или . Тщательное выполнение рекомендаций даст возможность затормозить развитие диабетической нефропатии и других осложнений, а то и восстановить идеальную работу почек.
Продолжительность жизни диабетика может быть такой же, как у здоровых людей. Она очень зависит от мотивации пациента. Ежедневное следование целительным рекомендациям требует выдающейся дисциплины. Однако ничего невозможного в этом нет. Мероприятия по контролю диабета занимают 10-15 минут в день.

Продолжительность жизни диабетиков, которые лечатся диализом, зависит от того, есть ли у них перспектива дождаться пересадки почки. Существование пациентов, которые проходят диализ, является весьма мучительным. Потому что у них стабильно плохое самочувствие и слабость. Также жесткое расписание очистительных процедур лишает их возможности вести нормальную жизнь.
Официальные американские источники говорят, что ежегодно 20% больных, проходящих диализ, отказываются от дальнейших процедур. Тем самым они по сути совершают самоубийство из-за непереносимых условий своей жизни. Люди, страдающие терминальной почечной недостаточностью, цепляются за жизнь, если у них есть надежда дождаться трансплантации почки. Или если они хотят закончить какие-то дела.
Пересадка почки: преимущества и недостатки
Пересадка почки обеспечивает пациентам лучшее качество жизни и большую ее продолжительность, чем диализ. Главное, что исчезает привязка к месту и времени проведения процедур диализа. Благодаря этому, у пациентов появляется возможность работать и путешествовать. После успешной пересадки почки можно ослабить ограничения по питанию, хотя пища должна оставаться здоровой.
Недостатки трансплантации по сравнению с диализом - это хирургический риск, а также необходимость принимать лекарства-иммунодепрессанты, имеющие побочные эффекты. Невозможно заранее предсказать, сколько лет проработает трансплантат. Несмотря на эти недостатки, большинство пациентов выбирают операцию, а не диализ, если у них есть возможность получить донорскую почку.
 Пересадка почки - как правило, лучше, чем диализ
Пересадка почки - как правило, лучше, чем диализ Чем меньше времени больной проводит на диализе перед трансплантацией, тем лучше прогноз. В идеале нужно сделать операцию еще до того, как понадобится диализ. Пересадку почки выполняют больным, у которых нет рака и инфекционных заболеваний. Операция длится около 4 часов. Во время нее собственные фильтрующие органы пациента не удаляют. Донорскую почку монтируют в нижней части живота, как показано на рисунке.
Какие особенности послеоперационного периода?
После операции требуются регулярные обследования и консультации со специалистами, особенно в течение первого года. В первые месяцы анализы крови сдают несколько раз в неделю. Дальше их частота уменьшается, но все равно понадобятся регулярные визиты в медицинское учреждение.
Может случиться отторжение пересаженной почки, несмотря на прием лекарств-иммунодепрессантов. Его признаки: повышенная температура, уменьшенный объем выделяющейся мочи, отеки, боль в области почки. Важно вовремя принять меры, не упустить момент, срочно обратиться к докторам.


